近日,迪安诊断旗下凯莱谱专家主笔的文章《标准物质在临床质谱技术中的应用》在中华检验医学杂志刊登。文章从标准物质在临床质谱中存在的问题出发,对于标准物质在测量方法确认、校准物及质量控制等方面的使用注意事项进行了介绍和总结。
向下滑动查看
摘要
标准物质是实现检验结果准确可比的主要技术手段之一,而质谱技术作为一种临床检验新技术,在使用标准物质时同样需要区分标准物质的不同作用,合理选择并应用于测量方法确认、校准及质量控制等方面,从而保证检验结果的准确性和可比性。本文从标准物质在临床质谱中存在的问题出发,对于标准物质在测量方法确认、校准物及质量控制等方面的使用注意事项进行了介绍和总结。
一、标准物质在临床质谱中的重要性
质谱技术凭借其高特异性、高灵敏度、同时分析多种化合物的优势被不断应用于临床检验中[1],但其在应用过程中存在如标准化困难、自动化程度低、仪器复杂、对操作人员要求高等不足[2],这些不足会对结果的准确性和可比性造成影响。而临床检验在临床诊断和治疗的辅助信息中达到了80%的比例[3],可见检验结果准确性和可比性的重要性[4]。因此针对临床质谱的应用同样需要各方共同努力,可采取的其中一种方式就是使用参考方法和标准物质建立和保证检验结果的量值溯源[5, 6];而标准物质作为临床检验溯源体系的关键要素之一,保证了检验结果在时间和空间上的可比性和准确性,但如何选择合适的标准物质、合理应用于临床质谱技术中仍是一个问题。
二、标准物质在临床质谱应用中的问题
(一)具有完整溯源链时的主要问题
临床检验由于人体样本不宜获得、诊断时效性等特点导致了其趋势在于发展和应用样本量小、易自动化的方法[3,7],且更注重配套商品化试剂的应用,质谱技术中如新筛、25-羟基维生素D3等项目即是如此。
在2020年临床质谱应用大会暨质谱仪器试剂展览会上,专家报告时指出25-羟基维生素D3的临床实验室自建项目(laboratory developed test,LDT)和商品化试剂平均变异系数(coefficient of variation,CV%)分别为9.3%和9.5%、25-羟基维生素D2的LDT和商品化试剂平均CV%分别为11.5%和12.2%,即现今商品化试剂的质量相比LDT并无明显优势。而造成该现象的原因可能是各试剂厂家提供的校准物指标如准确度为80%~120%、批间差不大于20%等接受标准过宽、校准溶液的配制方式不一致、IVD厂商在溯源的有证标准物质或溯源路径不一致等[8, 9]。
(二)缺少完整溯源链时的主要问题
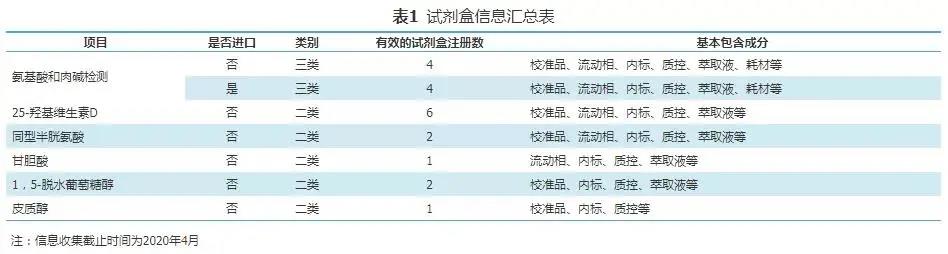
临床质谱技术中商品化试剂在实际应用中存在一定的局限性[1],如CFDA显示截至2020年3月,仅5类试剂盒产品中包含了校准物(表1)。显然在个体化医学和精准医疗需求越来越大的情况下,这些试剂盒无法满足检测需求。因此临床质谱实验室往往会根据质谱的灵活性自建检测方法。
首先,由于有证标准物质供应尚不能完全满足各方面的需要[14],这导致了实验室的LDT方法无法进行有效的测量方法确认;其次,由于校准溶液存在不同基质的差异、校准物的来源不同等导致缺少互通性;再者,开展室内质控时无法获得合适的质控物,导致长期质量控制时未能体现系统偏差等。这些因素导致了即使测量方法的其他方面都按照要求执行时仍会出现结果不准确的情况。
三、标准物质在质谱技术中的应用注意事项
标准物质往往被生产厂家广泛应用于测量方法的确认、校准及计量溯源和质量控制等方面。同样临床质谱中生产厂家和实验室也会涉及标准物质的应用,但由于缺乏统一的标准,在应用时还是存在很多需要注意的方面。
(一)标准物质在临床质谱中测量方法确认的应用
针对目前临床质谱技术的开展仍主要依赖于一类试剂盒或实验室自建方法的情况,实验室可以使用有证标准物质进行测量方法确认中的正确度验证。比如实验室可以参加由权威机构组织的正确度验证计划,像25-羟基维生素D3项目可以参加由国家卫生健康委临床检验中心组织的NCCL-C-35 维生素正确度验证计划、美国病理学家协会组织的基于准确性的维生素D计划(the Accuracy-Based Vitamin D Program,ABVD)以及伦敦维生素D外部质量评估计划(DEQAS)等;也可以寻找其他合适的有证标准物质自行进行正确度验证并有效建立测量结果的计量溯源性(表2)。当然,在进行正确度验证时应尽量覆盖方法的整个应用范围,包括相同的样品基质类型、浓度水平等,若条件允许,可以选择不同浓度水平的有证标准物质进行评估。
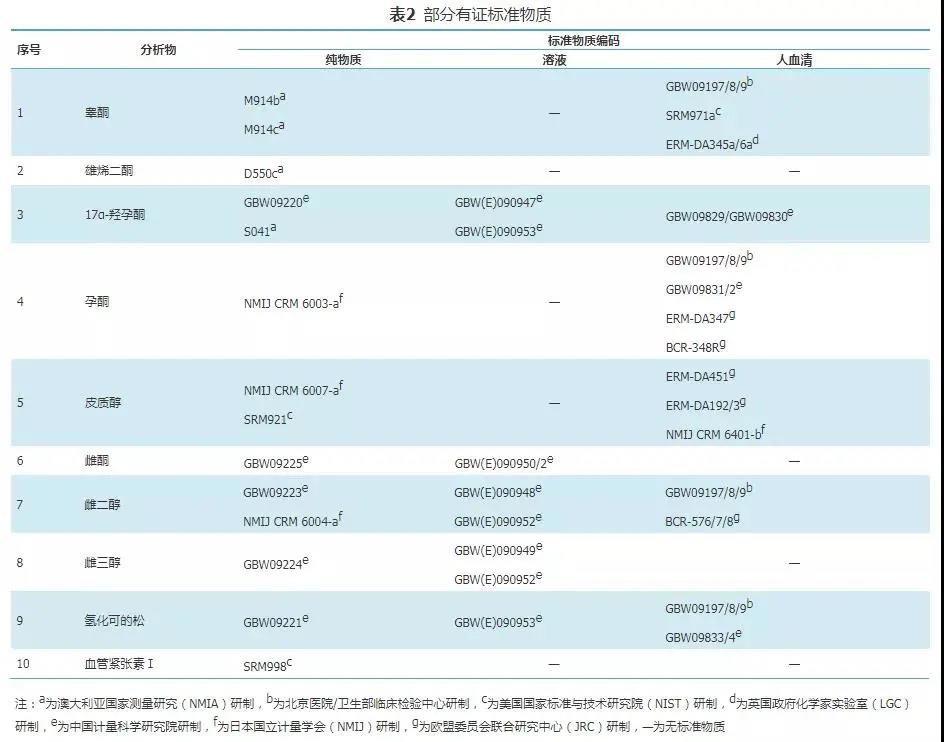
而当进行测量方法确认的精密度验证时,实验室可以将虽然没有定值和计量溯源性、但足够均匀和稳定的标准物质用于精密度的确认。
(二)标准物质作为校准物在临床质谱中的应用
项目建立之初,实验室结合《液相色谱-质谱临床应用建议》[12]“购买和使用商品化的标准品,当无法获得商品化标准品时再考虑自行配制;确保校准物的基质尽可能同临床样本相似。”的建议,应优先选择有证标准物质,若其无法获得则选择含不确定度的高纯度物质,并应选择可靠的供应商。同时,应注意,一旦作为校准物使用,则该物质将不能同步用于正确度验证和质控物使用。
购买后的校准物往往是粉状、商品化冻干材料或浓度较高的溶液,不能直接使用,还需要通过称量、混合、稀释等手段进一步制备基体标准物质或标准溶液。为了确保可靠性和准确性,我们从购买校准物到配制过程需要做好质量控制。
1.对购买的校准物进行验收。
2.称量设备:实验室购买的校准物往往在毫克级别,因此建议使用百万分之一天平来称量。但百万分之一天平极易受外部因素影响,投入使用时需要考虑较多因素:(1)称量室应无振动、无气流;称量台应当稳定、抗磁、防静电;(2)远离直射光,尽量使用荧光灯管;避免靠近空调排气口、吊扇、窗户或散热器等;避免放置在生物安全柜、通风柜内等;(3)环境温度在10~30 ℃并保持较低的温度波动、空气湿度建议维持在45%~60%最佳,最大范围在20%~80%;当湿度低于40%时,玻璃、塑料、粉末或颗粒物等低导电率材料无法轻易排除静电,因考虑增加空气湿度,并改用金属容器;(4)确保天平使用前足够的预热平衡;称量样品温度与称量室温度保持一致;(5)并严格按照操作要求进行操作,并检定。
3.配制器具:校准溶液配制所用的器具应根据项目要求进行洁净处理,确保配制无干扰,不会对检测结果产生影响。
4.定量用的移液器、容量瓶等应检定合格,防止配制时由于定量不准而导致结果存在系统性偏差。
5.当配制校准溶液时,就如厂家系统必须使用有互换性的校准物以保证相同患者样品在不同的厂家测量系统测量时得到一致的检验结果要求一样[8,15],实验室也需要注意尽量选择与实际样本相同或相似的基质,否则与新鲜样本的差异可能会缺乏互通性[16]。在添加过程中,应注意控制添加溶液的体积,避免样本基质发生显著变化。若校准溶液的基质与实际样品差异较大,则可考虑进行提取效率的研究。
6.配制后应选用符合要求的洁净容器存放校准曲线,并分装,做好相关记录和标签,确保该批校准曲线的来源可追溯。
7.其他注意事项:部分校准物可能是由企业进口国外产品进行分装后销售,但因其分装、保存及运输等环节的产品设计控制不佳,或对引进产品的设计思路不求甚解,甚至没有相关的参数和技术资料等情况容易导致瓶与瓶间、不同品牌间的校准物存在较大差异[17],因此在正式配制校准溶液前,我们可以考虑将不同品牌或不同批次的校准品稀释至同一浓度,按照AB交叉的形式进行检测,根据峰面积的结果差异来判断新批次校准物是否可用。
当校准物配制成为校准溶液时,检验实验室出于系统的稳定性考虑,往往会批量配制,此时配制的校准溶液是否可用需要慎重判断。若此时按照常规方式即将新校准溶液作为未知样用旧校准溶液定值,当新校准溶液各浓度的检测值与理论值相比,准确率±15%为可接受时,容易因较大的接受标准而导致系统发生整体偏差。由于校准溶液也是测量系统中的一部分,当其变更时测量系统即发生了改变,因此笔者实验室制定了校准溶液批号更换后比对的操作方式及接受标准。
选择不同浓度的患者新鲜血清至少20份,分析物含量最好覆盖整个分析测量范围,包括医学决定水平,与新旧校准溶液一起按照标准作业程序处理并检测,然后分别绘制成新旧校准曲线,并对该批患者样本进行定值后计算回归方程Y=aX+b:
1.首先斜率a建议在0.9~1.1范围内,即当分析物的允许总误差为30%时,若校准溶液批号更换时斜率符合要求,则其系统偏移将<10%,则在后续的应用中整体检测结果偏移在10%内。
2.再将医学决定水平的临界值作为X临界值代入该线性回归方程,并将得到的Y临界值与此X临界值进行比较,得到相对偏差≤1/3允许总误差,符合常规实验室的偏差范围,从而允许新校准溶液绘制的校准曲线用于患者样本的定量。
3.将比对通过的校准溶液按要求分装冷冻保存,并做好相关标识,避免在后期的使用反复冻融等。但通过这种方式进行校准溶液批次更换比对时要注意:(1)即使比对通过,新校准溶液的各浓度理论值不能调整,理论值将在后续定量时使用;若比对不通过,该批校准溶液应弃去,而不是通过校准浓度值后使用。(2)若校准溶液的批次更新较快,则在每次进行比对时是与上一批次的校准溶液进行比对,长期下去需要关注连续的斜率、相对偏差变化,以免在多次更换的过程中发生系统性偏差。(3)需监控长期稳定性,寻找合适的保存条件等。
(三)标准物质作为质控物在临床质谱中的应用
为了确保测量方法的性能稳定可靠,实验室可以采用的质量控制手段包括实验室间比对和实验室内质量控制方式等。
现阶段因开展临床质谱检测的实验室数量较少、项目各有侧重、检测质量参差不齐等原因,所以在进行室间比对时还需结合结果进行分析,比如分组及靶值是否合适、比对样本的基质是否与实际检测样本相似、测量方法是否一致、参考区间的影响等。
同时,任何一个项目均需采用室内质控,按照行业标准执行时特别注意这些情况:(1)质控物应均匀、稳定,并有相似或相同的基质,其浓度应具有临床意义的浓度范围;(2)当用于长期检测时应采用Westgard、L-J图或者个性化质量控制计划的形式进行质控监控,而非使用加标回收率的形式;(3)质控实施过程中应认识到:质控失控本身问题不大,没有失控或者质控失控后的判断及处理及至恢复在控状态才是一个巨大的问题,而该过程可以极大帮助实验室提升质量。
在上述基础上,笔者实验室同时还兼顾质谱技术其他指标,比如(1)同一批内标峰面积响应是否稳定;(2)析物的保留时间是否稳定;(3)校准曲线:R2应>0.995,校准曲线最低浓度点SD1的准确率应在80%~120%,其余浓度点应在85%~115%[18],每日应关注线性的斜率、截距等应保持稳定。
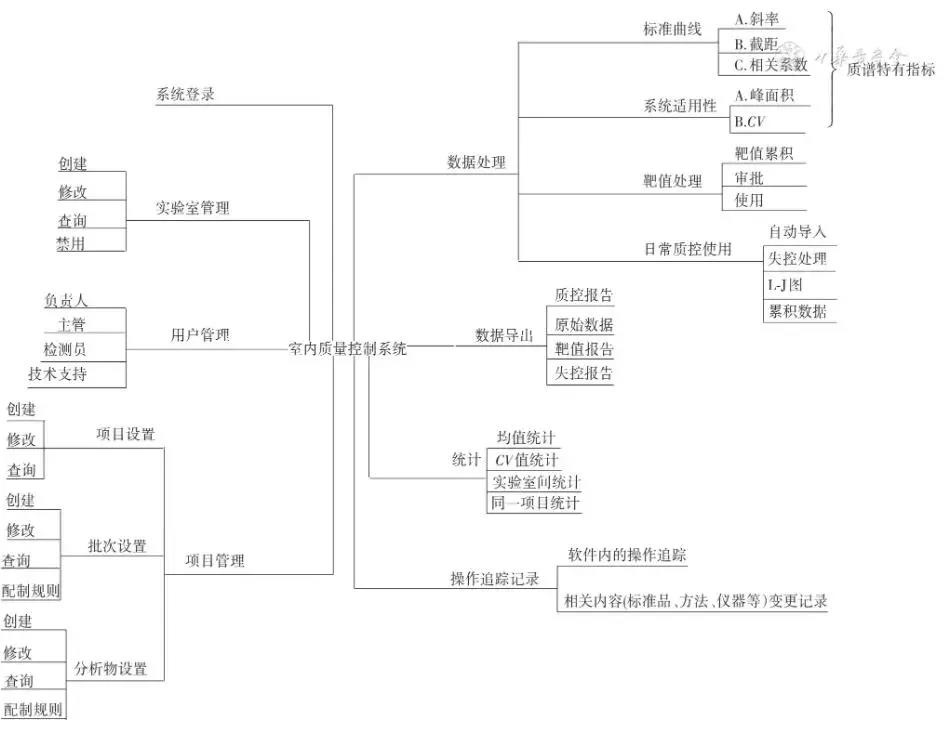
室内质控是用于长期方法精密度的监测、反应检测结果的波动,质控数据结合各方面信息的回顾将有助实验室分析并提升方法性能,针对这种情况,可考虑使用全套质控管理系统(图1)由此解决数据处理及审核方面的痛点:(1)从用户登录、创建项目、累积靶值、日常使用、失控报告、数据管理、操作追溯等全流程室内质控管理,方便处理室内质控的各个环节问题。(2)多种品牌的不同格式文件均可上传至该系统,无需第三方进行插件安装或优化。(3)同一份文件中的多个分析物同步上传,从而减轻员工每日数据处理的压力并确保原始数据不被篡改。(4)质控规则可在系统中设置,一旦触发即提示发生失控,防止出现失控而未发现的情况。(5)增加质谱的特有指标,包括每日使用标曲的斜率、截距记录从而有助于实验人员关注标曲的使用情况,以及系统适用性溶液的峰面积响应情况和其CV%值(一般要求其<15%),从而方便实验人员评估质谱仪在运行时是否稳定。
(四)建议
现阶段,标准物质越来越受到各方重视,但临床领域的品种与数量仍不足以满足需求。临床质谱技术作为刚起步的新技术,因其方法的灵活性及LDT应用,对于标准物质特别是有证标准物质的需求也越来越大。针对这种情况,必然需要国家层面加大标准物质的研究投入、加快研究效率,但这是一个非常缓慢的过程;同时像国家卫生健康委临床检验中心等权威机构也在逐年增加对迫切需要的项目的正确度验证计划;但与此同时,是否可以由政府或权威机构定期评估并更新用于校准、质控物的标准物质的品牌和货号,将该信息分享在各实验室容易获得的地方(如政府或国家卫生健康委临床检验中心的网站上),如此可尽量统一各实验室使用的标准物质。
标准物质对检验结果的准确性和可比性起着关键作用,而质谱技术在缺少商品化试剂盒及成熟的质量标准时,如何确保实验室内部以及各实验室间的结果准确性和可比性是实验室、权威机构以及政府必须面对并努力解决的难题。国家机构,如中国计量科学研究院或国家卫生健康委临床检验中心等可通过提供统一的校准物信息引导各个实验室逐渐统一校准物;实验室可以通过权威机构发布的相关信息执行、在方法开始之初做好测量方法的确认工作、选择合适的校准物并谨慎配制与评估、按照标准开展质量控制等,认真理解、正确规范得使用和管理标准物质,确保检测结果的准确性,从而提升实验室间结果的可比性和一致性。
以上文章来源于中华检验医学杂志